Увеличение лимфатических узлов – можно ли оставлять этот симптом без внимания? Конечно, нет. Увеличенные лимфоузлы могут быть единичными или множественными, могут сильно болеть, а могут не доставлять никаких неудобств. В любом случае, не откладывая в долгий ящик, нужно обратиться к врачу, так как данный симптом – это всегда сигнал о каком-то прошедшем или имеющем место сейчас неблагополучии в организме.
Содержание:
- Лимфоузлы, их виды и функции
- Где находятся лимфатические узлы на теле человека
- Методы исследования лимфоузлов
- Увеличение лимфоузлов и их воспаление (лимфаденит)
- Лимфоузлы и лимфаденопатии у детей
- Заболевания, протекающие с увеличением или воспалением лимфоузлов
- К какому врачу нужно обращаться при лимфадените
- Какие анализы придется сдать при синдроме увеличенных лимфоузлов
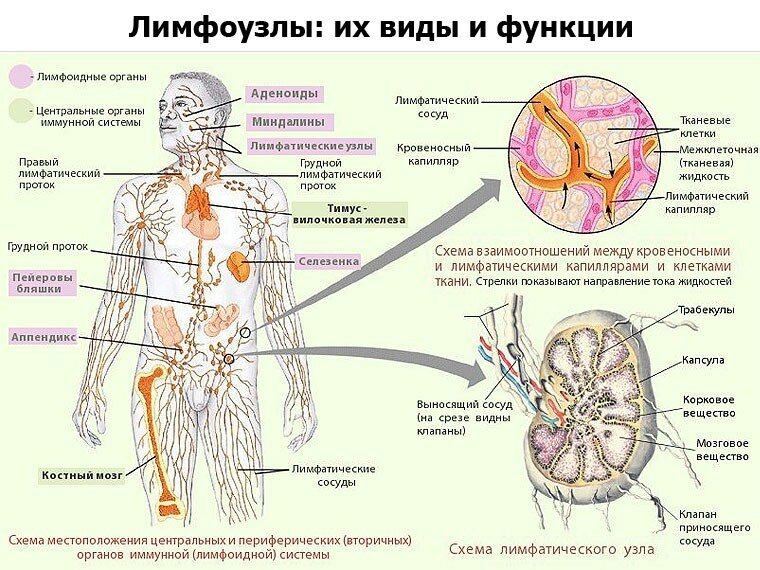
Лимфоузлы, их виды и функции
Лимфатические узлы (ЛУ) – одна из анатомических составляющих лимфатической системы. Это особые пластические образования, размеры и количество которых могут меняться в зависимости от потребности организма поддерживать равновесие между своей внутренней и окружающей его внешней средой. Поэтому есть лимфоузлы постоянные, которые можно наблюдать всегда, и непостоянные, количество которых варьирует.
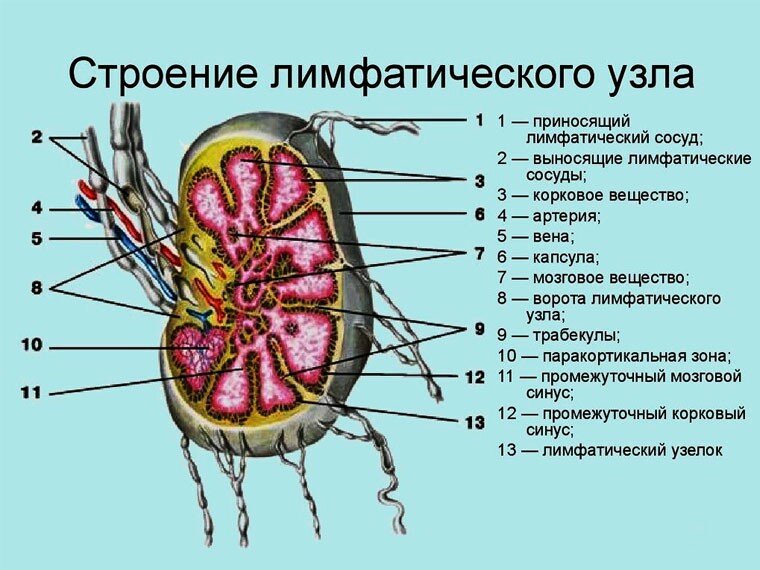
Каждый узел состоит из паренхимы (совокупности клеток, выполняющих основные функции) и покрывающей ее капсулы. Последняя образована соединительной тканью и гладкими мышечными волокнами, которые, сокращаясь, обеспечивают ток лимфы по лимфатическим сосудам.
В организме взрослого человека в среднем насчитывается от 500 до 700 лимфоузлов. Больше всего их (от 200 до 500 штук) находится в брыжейке, фиксирующей органы брюшной полости, в корне легкого (от 50 до 60 штук) и в подмышечной впадине (от 10 до 37 штук). Если говорить о массе всех лимфоузлов, то она составляет примерно 1/100 часть массы тела человека. К 25 годам лимфатические узлы достигают своего максимального роста и развития. А после 50-ти лет одни из них атрофируются, другие срастаются с соседними, вследствие чего количество нормально функционирующих лимфоузлов значительно уменьшается.
В зависимости от того, от каких органов и анатомических областей ЛУ принимают лимфу, выделяют три их разновидности:
Первая – висцеральные от внутренних органов.
Вторая - соматические от головы, верхних и нижних конечностей и шеи.
Третья - смешанные и от конечностей, и от внутренних органов.
Лимфатические узлы округло-овальной формы, с гладкой и ровной поверхностью называются простыми. Сложные – это узлы с изрытой поверхностью и по форме напоминающие луковицу.
В зависимости от формы все ЛУ условно делятся на следующие группы:
- бобовидные;
- овальные;
- округлые;
- дисковидные;
- лентовидные;
- сегментарные.
Размеры ЛУ в норме у здорового человека варьируют от 1 х 1 х 1 мм до 30 х 20 х 13 мм. Величина их растет сверху вниз. ЛУ постепенно увеличиваются от шейных к паховым. Самые крупные – это обычно висцеральные ЛУ.
Некоторые специалисты используют классификацию лимфоузлов, построенную на доступности их для исследования:
- поверхностные, доступные для пальпации, ЛУ. Их еще называют периферическими;
- ЛУ, определяемые только по результатам лимфографии;
- недоступная для исследования большая часть ЛУ брюшной и грудной полостей.
Основные функции, возложенные природой на лимфатические узлы, таковы:
- барьерно-фильтрационная;
- лимфоцитопоэтическая;
- иммунологическая.
Кроме того, ЛУ активно участвуют в процессах обмена веществ и пищеварения, лимфооттока и депонирования лимфы.
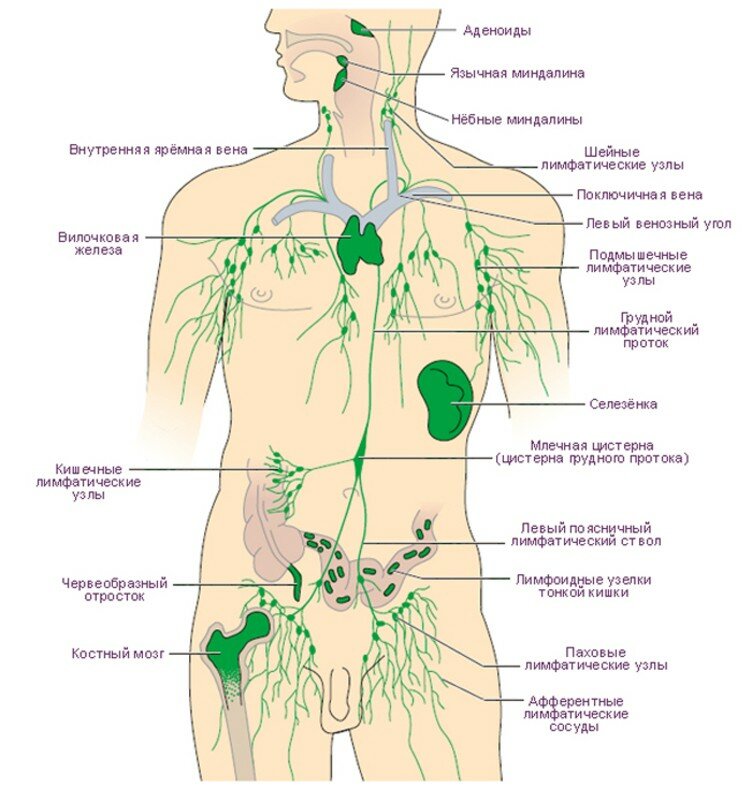
Где находятся лимфатические узлы на теле человека
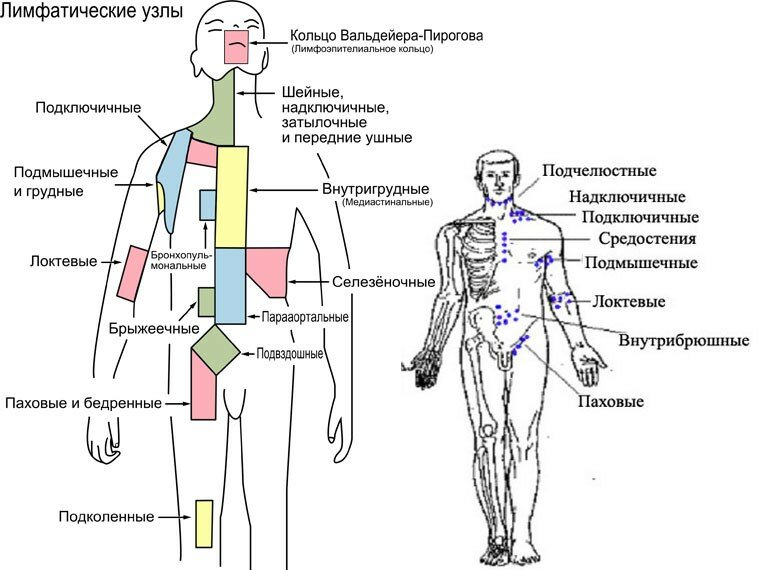
Скопления периферических (поверхностных) ЛУ находятся в определенных анатомических областях тела человека, между мышцами и кожей. Названы группы лимфоузлов в соответствии с названиями этих анатомических областей:
- затылочные;
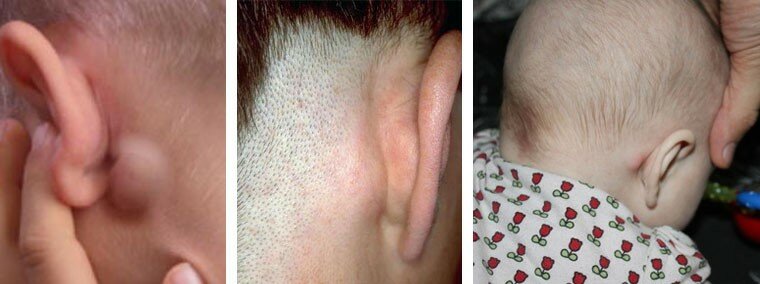
- заушные или сосцевидные;
- предушные или околоушные;
- подбородочные;
- подчелюстные или поднижнечелюстные;
- задние шейные;
- передние шейные;
- предгортанные;
- надключичные;
- подключичные;
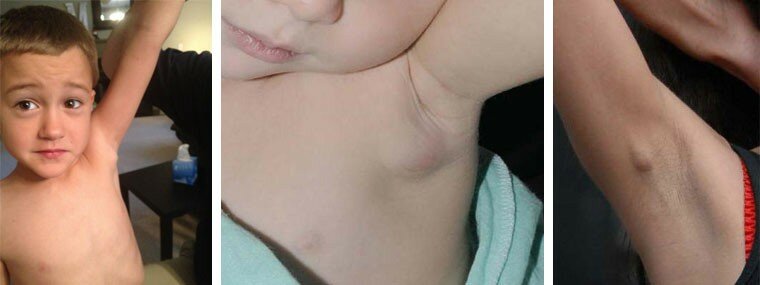
- подмышечные или аксиальные, в том числе интрамаммарные;
- ЛУ грудной клетки (торакальные и межреберные);
- локтевые или кубитальные;
- паховые;
- подколенные.
Лимфатические узлы каждой из этих групп первыми встречают лимфу, оттекающую от определенных органов и частей (регионов) человеческого тела, и называются они региональными или регионарными. Доступные пальпации поверхностные лимфатические узлы на спине отсутствуют.
Внутренние или глубокие ЛУ находятся в грудной и брюшной полостях и в полости таза. Визуально осмотреть их не представляется возможным. Прощупать можно только мезентериальные ЛУ, расположенные в брыжейке, поддерживающей кишечник и другие органы брюшной полости.
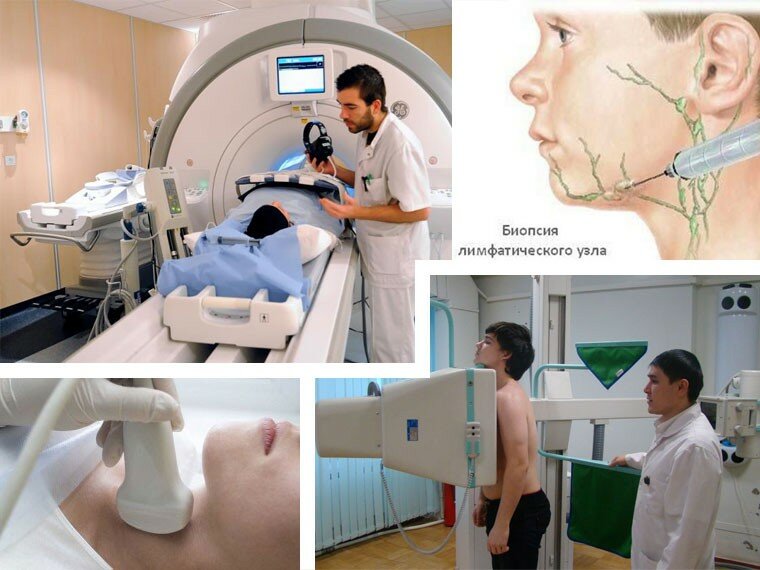
Методы исследования лимфоузлов
Все методы исследования ЛУ делятся на физические и инструментальные.
К физическим методам относятся осмотр и пальпация. Осмотр необходим для оценки величины лимфоузлов, окраски и целостности кожи на ними. Посредством пальпации (прощупывания) ЛУ врач определяет:
- форму, размеры их в миллиметрах и характер поверхности;
- подвижность, консистенцию и спаянность ЛУ с кожей и между собой;
- местную температуру, болезненность и наличие признаков нагноения.
Инструментальные методы исследования лимфоузлов – это:
- УЗИ;
- биопсия (аспирационная, пункционная или открытая хирургическая) лимфоузла с последующим гистологическим исследованием полученного биологического материала;
- лимфография (прямая, непрямая или радионуклидная);
- компьютерная томография;
- МРТ;
- флюорография или рентгенография органов грудной клетки.
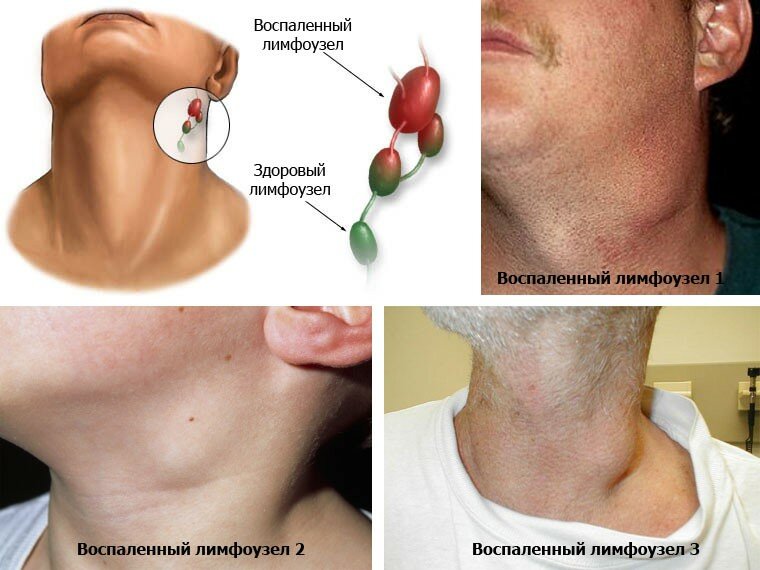
Увеличение лимфоузлов и их воспаление (лимфаденит)
В силу множества причин лимфоузлы могут увеличиваться в размерах. При этом нередко изменяются и другие их характеристики, а именно: структура поверхности, консистенция, подвижность и др. В таких ситуациях говорят о лимфаденопатии, гиперплазии лимфоузлов или синдроме увеличенных ЛУ.
При генерализованном увеличении в процесс вовлекаются все группы ЛУ или многие из них. А при локальном (изолированном) увеличении реагирует одна группа регионарных ЛУ.
Причины лимфаденопатии таковы:
- бактериальные, вирусные и грибковые инфекции;
- паразитарные инвазии;
- онкологические процессы в лимфатической системе;
- метастатические поражения ЛУ при опухолях другой локализации;
- аутоиммунные процессы.
Воспаление лимфатических узлов носит название «лимфаденит». При воспалении одной или нескольких групп периферических (регионарных) ЛУ говорят о периферическом (регионарном) лимфадените. Он может быть одно- или двухсторонним.
По характеру течения лимфаденит может быть острым или хроническим. Первая стадия острого процесса – стадия серозного воспаления. Если вовремя не разобраться, почему болят лимфоузлы, и не определиться с лечением, воспалительный процесс переходит в стадию гнойного воспаления. Для острого гнойного лимфаденита характерны быстрое развитие патологического процесса с яркой местной симптоматикой, а также выраженные признаки интоксикации организма. Без надлежащего лечения, в том числе без назначения антибиотиков, все может закончиться развитием аденофлегмоны. При сглаженности клинической картины говорят о подостром течении лимфаденита. Хронический лимфаденит – это длительно текущий воспалительный процесс в лимфатических узлах, для которого нередко характерно чередование периодов обострения (рецидивов заболевания) с периодами ремиссии.
Все лимфадениты принято делить на две группы:
1-я – специфические;
2-я - неспецифические.
Возбудителями неспецифических лимфаденитов являются гноеродные микроорганизмы, такие как стафилококки, реже стрептококки и др. Специфический лимфаденит развивается при сифилисе, туберкулезе, ВИЧ-инфекции, иерсиниозе, инфекционном мононуклеозе, бруцеллезе и др.
Реактивным лимфаденит называется тогда, когда ЛУ мгновенно отреагировали на какое-то неблагополучие в организме, например, на попадание в организм чужеродного антигена, а другие органы и системы еще не успели этого сделать.
Что касается беременности, она сама по себе не может вызвать воспаление ЛУ. Если у беременной женщины выявлен регионарный или генерализованный лимфаденит, срочно нужно искать причину воспаления.
По локализации воспаленных ЛУ, тех, которые можно определить посредством пальпации, выделяют следующие разновидности патологии:
- затылочный лимфаденит – воспаление лимфоузлов на затылке;
- заушный лимфденит – воспаление лимфоузлов за ухом, над сосцевидным отростком;
- околоушный лимфаденит, если воспалены ЛУ спереди от ушной раковины;
- подчелюстной лимфаденит – это воспаление лимфоузлов под нижней челюстью;
- воспаление ЛУ на шее, на передней или боковых ее поверхностях – это шейный лимфаденит, который иногда не совсем грамотно называют воспалением лимфоузлов в горле;
- если увеличены над- или подключичные ЛУ, говорят о над- или подключичном лимфадените;
- воспаление лимфоузлов под мышкой (аксиллярный ЛУ) – это аксиллярный или подмышечный лимфаденит. Интрамаммарный лимфоузел – это ЛУ не молочной железы. Он относится к подмышечной группе лимфоузлов;
- про воспаление лимфоузлов грудной клетки говорят, когда в процесс вовлечены торакальные и/или межреберные ЛУ;
- воспаление лимфоузлов на руке – это локтевой лимфаденит;
- паховый лимфаденит, если воспалены ЛУ в паху;
- воспаление лимфоузлов на ноге в области коленного сустава сзади – это подколенный лимфаденит;
- воспаление ЛУ в брюшной полости (мезентериальных лимфоузлов) – это мезаденит.
Увеличенные и воспаленные лимфоузлы внутри грудной, брюшной или тазовой полости определить визуально или при помощи пальпации не представляется возможным. Исключение составляют мезентериальные ЛУ, о которых сказано выше.
Воспаление внутрилегочных, медиастинальных (паратрахеальных, парааортальных, бифуркационных и др.), внутрибрюшных (поясничных, желудочных, печеночных и др.) и внутритазовых (околоматочных, околомочепузырных и др.) лимфоузлов можно выявить лишь при помощи дополнительных методов обследования, таких как УЗИ, рентгенография, МРТ, КТ и др.
Лимфоузлы и лимфаденопатии у детей
Лимфатические узлы начинают формироваться во время внутриутробного развития плода. Окончательное формирование их структуры происходит уже после рождения ребенка. Поэтому прощупать периферические лимфоузлы у грудничка в хорошо развитой подкожно-жировой клетчатке достаточно сложно. Функциональная незрелость ЛУ у детей первых двух лет жизни нередко становится причиной генерализации инфекционных процессов.
У здоровых детей обычно пальпируются лишь три группы регионарных ЛУ: паховые, подчелюстные и подмышечные. Остальные периферические лимфоузлы в норме не определяются.
Возбудителями острых неспецифических лимфаденитов у детей чаще всего становятся стрептококки или стафилококки. Развитию патологического процесса в ЛУ, как правило, предшествует инфекционно-воспалительное заболевание, а именно:
- отит;
- фурункул;
- пиодермия;
- ангина;
- экзема;
- инфицированная рана;
- стоматит;
- гингивит и др.
Например, увеличенный лимфоузел под мышкой у ребенка может быть следствием панариция большого пальца кисти. А на фурункул в ягодичной области непременно отреагируют лимфоузлы в паху у ребенка.
При правильном и своевременном лечении острые лимфадениты, как правило, быстро проходят. В отличие от них хроническим лимфаденитам свойственно длительное течение. Например, причинами периодического воспаления лимфоузлов на шее у ребенка или рецидивирующего подчелюстного лимфаденита могут стать:
- обострение хронического тонзиллита;
- повторяющиеся назофарингеальные инфекции;
- кариозные зубы и др.
Если, к примеру, у ребенка воспалился лимфоузел за ухом, и это наблюдается уже не первый раз, следует исключить хроническое воспаление среднего уха.
Специфические лимфадениты у детей могут развиваться при следующих заболеваниях:
- туберкулез, при котором возможны шейный лимфаденит, мезаденит, генерализованное увеличение ЛУ и др.;
- бруцеллез, для которого характерно диффузное увеличение ЛУ;
- токсоплазмоз, при некоторых формах которого увеличиваются ЛУ на шее;
- иерсиниоз, при котором всегда увеличены лимфоузлы в брюшной полости у ребенка;
- некоторые микозы (кокцидиомикоз, гистоплазмоз) протекают с генерализованной лимфаденопатией;
- вирусные инфекции: инфекционный мононуклеоз, цитомегаловирусная инфекция, грипп, аденовирусная инфекция и др. Например, в первые дни краснухи воспаляются лимфоузлы на голове у ребенка (на затылке и за ушами);
- ВИЧ-инфекция, для которой характерно увеличение ЛУ двух и более групп, кроме паховых.
Значительное увеличение лимфатических узлов у детей всегда отмечается при следующей патологии:
- заболевания крови, в частности острые и хронические лейкозы;
- лимфогранулематоз, при котором обнаруживаются пакеты или конгломераты лимфоузлов;
- другие первичные опухоли лимфоидной ткани;
- метастазирование в ЛУ злокачественных опухолей иной локализации.
Синдром увеличенных ЛУ у детей практически всегда наблюдается при следующих болезнях:
- детские инфекции;
- ОРВИ и заболевания нижних дыхательных путей;
- инфекционный лимфоцитоз;
- инфекционно-аллергические и аллергические заболевания;
- гистиоцитоз Х;
- стоматогенная инфекция;
- хронические заболевания органов ЖКТ и ЛОР-органов и др.
Совет врача. По поводу любого увеличения ЛУ следует обращаться к врачу. Ни в коем случае нельзя успокаивать себя тем, что воспаление лимфоузлов произошло, допустим, на нервной почве. Визит к специалисту поможет установить истинную причину лимфаденопатии, которой может оказаться серьезное заболевание
Заболевания, протекающие с увеличением или воспалением лимфоузлов
Лимфоузлы, стоя на страже здоровья, оперативно реагируют на любое неблагополучие в человеческом организме. Сложно отыскать болезнь, при которой бы они оставались интактными. Вот далеко не полный перечень заболеваний, которые протекают с увеличением или воспалением лимфатических узлов тех или иных групп, подан ниже.
Острые и хронические заболевания органов дыхания:
- грипп и другие ОРВИ;
- назофарингит и фарингит;
- трахеит и ларинготрахеит;
- бронхит;
- пневмония;
- гнойные заболевания легких и плевры (абсцесс легкого, пиопневмоторакс и др.).
Острые и хронические заболевания полости рта и ЛОР-органов:
- стоматит;
- гингивит и глоссит;
- пародонтит;
- распространенный кариес;
- пародонтоз;
- ринит;
- аденоидит;
- отит и тубоотит;
- тонзиллит;
- синуситы (гайморит, этмоидит, фронтит и др.).
Инфекции кожи и подкожной клетчатки:
- фурункул и фурункулез, карбункул;
- абсцесс и флегмона;
- рожистое воспаление;
- фолликулит;
- панариций и паронихий.
Гнойные заболевания глаз и их придаточного аппарата:
- блефарит;
- конъюнктивит;
- иридоциклит.
Инфекционные и паразитарные болезни:
- туберкулез;
- ВИЧ-инфекция;
- сифилис;
- корь;
- краснуха;
- скарлатина;
- инфекционный мононуклеоз;
- кишечные инфекции (иерсиниоз, дизентерия, сальмонеллез и др.);
- токсоплазмоз;
- бруцеллез;
- болезнь «кошачьей царапины»;
- вирусный гепатит;
- ветряная оспа;
- опоясывающий герпес.
Острые и хронические воспалительные заболевания органов пищеварения и мочевыделения:
- гастрит и гастродуоденит;
- колит;
- эзофагит;
- панкреатит;
- пиелонефрит;
- цистит.
Острые и хронические воспалительные заболевания органов малого таза:
- простатит;
- эндометрит;
- проктит и парапроктит;
- аднексит.
Заболевания крови и кроветворных органов:
- острые и хронические лейкозы;
- анемии;
- агранулоцитоз.
Опухолевые процессы в лимфоидной ткани:
- лимфогранулематоз или лимфома Ходжкина;
- неходжскинские лимфомы;
- лимфосаркома;
- хлорома;
- ретикулосаркома;
- множественная миелома.
Аутоиммунные болезни:
- саркоидоз;
- ревматоидный артрит;
- системная красная волчанка;
- аутоиммунный тиреоидит;
- болезнь Шегрена.
Злокачественные новообразования других органов:
- рак молочной железы;
- рак матки;
- рак желудка;
- рак легкого;
- рак предстательной железы;
- рак кишечника;
- рак яичников;
- меланома.
К какому врачу нужно обращаться при лимфадените
Если вы обнаружили у себя или у своего ребенка увеличенные ЛУ и не знаете, к какому конкретно узкому специалисту пойти, обратитесь для начала к терапевту или хирургу, а с ребенком – к педиатру. Доктор обязательно назначит необходимые анализы и обследования. И, если потребуется, направит к одному из узких специалистов, а именно:
- онкологу;
- маммологу;
- венерологу;
- фтизиатру;
- пульмонологу;
- гинекологу-онкологу;
- дерматовенерологу;
- иммунологу;
- инфекционисту;
- нефрологу;
- стоматологу;
- отоларингологу;
- окулисту;
- паразитологу;
- проктологу;
- урологу.
Какие анализы придется сдать при синдроме увеличенных лимфоузлов
Пациенту с лимфаденопатией или с лимфаденитом врачи могут назначить следующие лабораторные исследования:
- клинический анализ крови;
- общий анализ мочи;
- исследование мокроты (клиническое, бактериологическое, цитологическое);
- анализ крови на ВИЧ и гепатит;
- анализ крови на сифилис;
- анализы на онкомаркеры;
- миелограмма костного мозга.




Добавить комментарий